En el ámbito de la medicina moderna, los antibióticos han demostrado ser uno de los avances más significativos, reduciendo drásticamente la incidencia y la mortalidad asociadas a las infecciones microbianas. Su capacidad para modificar la evolución clínica de las infecciones bacterianas ha prolongado la esperanza de vida de innumerables pacientes. Los antibióticos son fundamentales en procedimientos médicos complejos, como cirugías, implantes, trasplantes y quimioterapia. Sin embargo, la aparición de patógenos resistentes a los antibióticos es una preocupación creciente, que disminuye la eficacia de estos fármacos con el tiempo. Se han documentado casos de resistencia a los antibióticos en todas las categorías, a medida que se producen mutaciones microbianas. La presión selectiva ejercida por los antimicrobianos ha contribuido al surgimiento de cepas resistentes, lo que supone un importante desafío para la salud mundial.
Para combatir el grave problema de la resistencia a los antimicrobianos, es fundamental implementar políticas eficaces de control de infecciones que frenen la propagación de patógenos resistentes, además de reducir el uso de antibióticos. Asimismo, existe una necesidad imperiosa de métodos de tratamiento alternativos. La oxigenoterapia hiperbárica (OHB) se ha consolidado como una modalidad prometedora en este contexto, mediante la inhalación de oxígeno al 100 % a niveles de presión específicos durante un periodo de tiempo. Posicionada como tratamiento primario o complementario para las infecciones, la OHB podría ofrecer una nueva esperanza en el tratamiento de infecciones agudas causadas por patógenos resistentes a los antibióticos.
Esta terapia se aplica cada vez más como tratamiento primario o alternativo para diversas afecciones, como inflamación, intoxicación por monóxido de carbono, heridas crónicas, enfermedades isquémicas e infecciones. Las aplicaciones clínicas de la oxigenoterapia hiperbárica en el tratamiento de infecciones son profundas y brindan ventajas invaluables a los pacientes.

Aplicaciones clínicas de la terapia de oxígeno hiperbárico en las infecciones
La evidencia actual respalda firmemente la aplicación de la oxigenoterapia hiperbárica (OHB), tanto como tratamiento único como complementario, ofreciendo beneficios significativos a los pacientes infectados. Durante la OHB, la presión arterial de oxígeno puede alcanzar los 2000 mmHg, y el consiguiente gradiente de presión de oxígeno tisular puede elevar los niveles de oxígeno en los tejidos hasta los 500 mmHg. Estos efectos son particularmente valiosos para promover la curación de las respuestas inflamatorias y las alteraciones microcirculatorias observadas en entornos isquémicos, así como para el manejo del síndrome compartimental.
La HBOT también puede influir en afecciones que dependen del sistema inmunitario. Las investigaciones indican que la HBOT puede suprimir síndromes autoinmunes y respuestas inmunitarias inducidas por antígenos, lo que ayuda a mantener la tolerancia del injerto al reducir la circulación de linfocitos y leucocitos mientras modula las respuestas inmunitarias. Además, la HBOTapoya la curaciónEn lesiones cutáneas crónicas, esta terapia estimula la angiogénesis, un proceso fundamental para una mejor recuperación. Además, favorece la formación de la matriz de colágeno, una fase esencial en la cicatrización de heridas.
Se debe prestar especial atención a ciertas infecciones, en particular a las profundas y difíciles de tratar, como la fascitis necrosante, la osteomielitis, las infecciones crónicas de tejidos blandos y la endocarditis infecciosa. Una de las aplicaciones clínicas más comunes de la oxigenoterapia hiperbárica es para las infecciones de piel y tejidos blandos y la osteomielitis asociadas a bajos niveles de oxígeno, a menudo causadas por bacterias anaerobias o resistentes.
1. Infecciones del pie diabético
pie diabéticoLas úlceras son una complicación frecuente en pacientes diabéticos, afectando hasta al 25 % de esta población. Las infecciones suelen aparecer en estas úlceras (entre el 40 % y el 80 % de los casos) y conllevan un aumento de la morbilidad y la mortalidad. Las infecciones del pie diabético (IPD) suelen consistir en infecciones polimicrobianas con diversos patógenos bacterianos anaerobios. Varios factores, como defectos en la función de los fibroblastos, problemas en la formación de colágeno, mecanismos inmunitarios celulares y la función de los fagocitos, pueden dificultar la cicatrización de las heridas en pacientes diabéticos. Diversos estudios han identificado la oxigenación cutánea deficiente como un importante factor de riesgo de amputaciones relacionadas con las IPD.
Como una de las opciones actuales para el tratamiento de la IFDSe ha demostrado que la oxigenoterapia hiperbárica (OHB) mejora significativamente la cicatrización de las úlceras del pie diabético, reduciendo así la necesidad de amputaciones e intervenciones quirúrgicas complejas. No solo minimiza la necesidad de procedimientos costosos, como las cirugías con colgajos e injertos de piel, sino que también presenta menores costos y mínimos efectos secundarios en comparación con las opciones quirúrgicas. Un estudio de Chen et al. demostró que más de 10 sesiones de OHB produjeron una mejora del 78,3 % en la cicatrización de heridas en pacientes diabéticos.
2. Infecciones necrotizantes de tejidos blandos
Las infecciones necrotizantes de tejidos blandos (INTB) suelen ser polimicrobianas, generalmente causadas por una combinación de patógenos bacterianos aerobios y anaerobios, y a menudo se asocian con la producción de gas. Si bien las INTB son relativamente raras, presentan una alta tasa de mortalidad debido a su rápida progresión. El diagnóstico y tratamiento oportunos y adecuados son clave para lograr resultados favorables, y la oxigenoterapia hiperbárica (OHB) se ha recomendado como un método complementario para el manejo de las INTB. Aunque aún existe controversia en torno al uso de la OHB en las INTB debido a la falta de estudios prospectivos controlados,La evidencia sugiere que puede estar correlacionado con mejores tasas de supervivencia y preservación de órganos en pacientes con NSTI.Un estudio retrospectivo indicó una reducción significativa en las tasas de mortalidad entre los pacientes con infección de tejidos blandos necrosante que recibieron oxigenoterapia hiperbárica.
1.3 Infecciones del sitio quirúrgico
Las infecciones del sitio quirúrgico (ISQ) se pueden clasificar según la localización anatómica de la infección y pueden ser causadas por diversos patógenos, incluyendo bacterias aerobias y anaerobias. A pesar de los avances en las medidas de control de infecciones, como las técnicas de esterilización, el uso de antibióticos profilácticos y las mejoras en las prácticas quirúrgicas, las ISQ siguen siendo una complicación frecuente.
Una revisión importante ha investigado la eficacia de la oxigenoterapia hiperbárica (OHB) en la prevención de infecciones profundas del sitio quirúrgico (IPSQ) en la cirugía de escoliosis neuromuscular. La OHB preoperatoria puede reducir significativamente la incidencia de IPSQ y facilitar la cicatrización de la herida. Esta terapia no invasiva crea un entorno donde los niveles de oxígeno en los tejidos de la herida se elevan, lo que se ha asociado con la acción oxidativa contra los patógenos. Además, aborda la disminución de los niveles de oxígeno en sangre que contribuye al desarrollo de IPSQ. Más allá de otras estrategias de control de infecciones, la OHB se ha recomendado especialmente para cirugías limpias-contaminadas, como los procedimientos colorrectales.
1.4 Quemaduras
Las quemaduras son lesiones causadas por calor extremo, corriente eléctrica, productos químicos o radiación y pueden presentar altas tasas de morbilidad y mortalidad. La oxigenoterapia hiperbárica (OHB) es beneficiosa en el tratamiento de quemaduras al aumentar los niveles de oxígeno en los tejidos dañados. Si bien los estudios en animales y clínicos presentan resultados mixtos con respecto aLa eficacia de la oxigenoterapia hiperbárica en el tratamiento de quemaduras.Un estudio con 125 pacientes quemados indicó que la oxigenoterapia hiperbárica (OHB) no tuvo un impacto significativo en las tasas de mortalidad ni en el número de cirugías realizadas, pero sí redujo el tiempo promedio de cicatrización (19,7 días frente a 43,8 días). La integración de la OHB con el tratamiento integral de las quemaduras podría controlar eficazmente la sepsis en estos pacientes, lo que resultaría en tiempos de cicatrización más cortos y una menor necesidad de líquidos. Sin embargo, se requiere una investigación prospectiva más exhaustiva para confirmar el papel de la OHB en el tratamiento de quemaduras extensas.
1.5 Osteomielitis
La osteomielitis es una infección del hueso o la médula ósea, a menudo causada por bacterias patógenas. Su tratamiento puede ser complejo debido a la escasa irrigación sanguínea de los huesos y la limitada penetración de los antibióticos en la médula. La osteomielitis crónica se caracteriza por la persistencia de patógenos, inflamación leve y la formación de tejido óseo necrótico. La osteomielitis refractaria se refiere a las infecciones óseas crónicas que persisten o reaparecen a pesar del tratamiento adecuado.
Se ha demostrado que la oxigenoterapia hiperbárica (OHB) mejora significativamente los niveles de oxígeno en los tejidos óseos infectados. Numerosas series de casos y estudios de cohortes indican que la OHB mejora los resultados clínicos en pacientes con osteomielitis. Parece actuar a través de diversos mecanismos, entre ellos, el aumento de la actividad metabólica, la supresión de patógenos bacterianos, la mejora de los efectos de los antibióticos, la reducción de la inflamación y la promoción de la curación.Tras la oxigenoterapia hiperbárica, entre el 60% y el 85% de los pacientes con osteomielitis crónica refractaria muestran signos de supresión de la infección.
1.6 Infecciones por hongos
A nivel mundial, más de tres millones de personas padecen infecciones fúngicas crónicas o invasivas, que causan más de 600 000 muertes al año. Los resultados del tratamiento de las infecciones fúngicas suelen verse comprometidos por factores como la alteración del estado inmunitario, las enfermedades subyacentes y las características de virulencia del patógeno. La oxigenoterapia hiperbárica (OHB) se está convirtiendo en una opción terapéutica atractiva para las infecciones fúngicas graves debido a su seguridad y carácter no invasivo. Los estudios indican que la OHB podría ser eficaz contra patógenos fúngicos como Aspergillus y Mycobacterium tuberculosis.
La oxigenoterapia hiperbárica (OHB) promueve efectos antifúngicos al inhibir la formación de biopelículas de Aspergillus, observándose una mayor eficacia en cepas que carecen de genes de superóxido dismutasa (SOD). Las condiciones hipóxicas durante las infecciones fúngicas dificultan la administración de fármacos antifúngicos, lo que convierte el aumento de los niveles de oxígeno mediante la OHB en una intervención potencialmente beneficiosa, si bien se requiere más investigación.
Propiedades antimicrobianas de la oxigenoterapia hiperbárica
El ambiente hiperóxico creado por la oxigenoterapia hiperbárica (OHB) induce cambios fisiológicos y bioquímicos que estimulan las propiedades antibacterianas, convirtiéndola en una terapia coadyuvante eficaz para las infecciones. La OHB demuestra efectos notables contra bacterias aerobias y predominantemente anaerobias mediante mecanismos como la actividad bactericida directa, la mejora de las respuestas inmunitarias y los efectos sinérgicos con agentes antimicrobianos específicos.
2.1 Efectos antibacterianos directos de la oxigenoterapia hiperbárica
El efecto antibacteriano directo de la oxigenoterapia hiperbárica se atribuye en gran medida a la generación de especies reactivas de oxígeno (ERO), que incluyen aniones superóxido, peróxido de hidrógeno, radicales hidroxilo e iones hidroxilo, todos los cuales surgen durante el metabolismo celular.
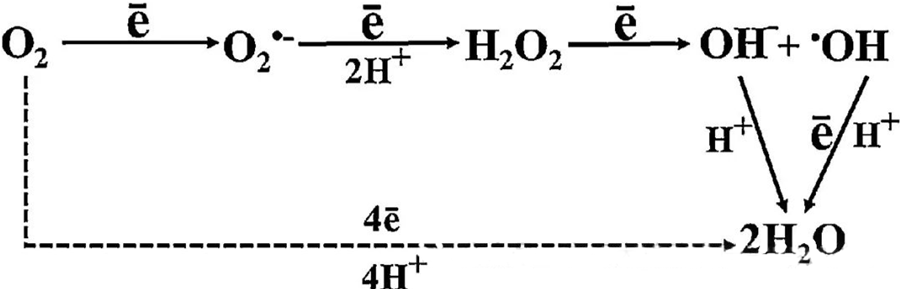
La interacción entre el O₂ y los componentes celulares es fundamental para comprender cómo se forman las especies reactivas de oxígeno (ROS) dentro de las células. En ciertas condiciones, denominadas estrés oxidativo, se altera el equilibrio entre la formación y la degradación de ROS, lo que provoca un aumento de sus niveles en las células. La producción de superóxido (O₂⁻) es catalizada por la superóxido dismutasa, que posteriormente convierte el O₂⁻ en peróxido de hidrógeno (H₂O₂). Esta conversión se ve potenciada por la reacción de Fenton, que oxida el Fe²⁺ para generar radicales hidroxilo (·OH) y Fe³⁺, iniciando así una secuencia redox perjudicial que conlleva la formación de ROS y el daño celular.
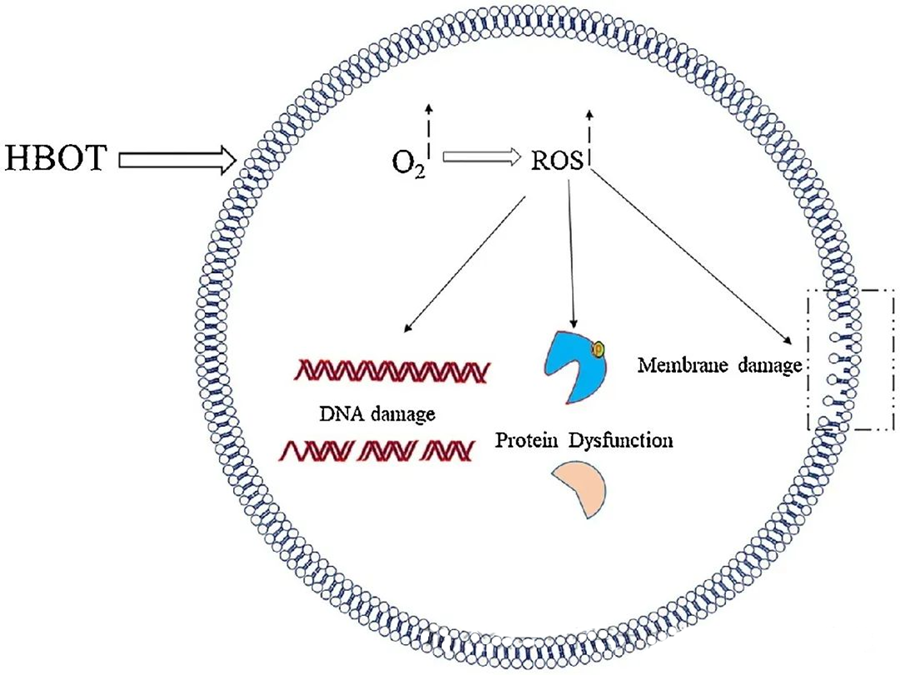
Los efectos tóxicos de las especies reactivas de oxígeno (ROS) afectan componentes celulares críticos como el ADN, el ARN, las proteínas y los lípidos. En particular, el ADN es un objetivo principal de la citotoxicidad mediada por H₂O₂, ya que altera las estructuras de desoxirribosa y daña la composición de bases. El daño físico inducido por las ROS se extiende a la estructura helicoidal del ADN, posiblemente como resultado de la peroxidación lipídica desencadenada por estas especies. Esto subraya las consecuencias adversas de los niveles elevados de ROS en los sistemas biológicos.
Acción antimicrobiana de las especies reactivas de oxígeno (ROS, por sus siglas en inglés)
Las especies reactivas de oxígeno (ROS) desempeñan un papel fundamental en la inhibición del crecimiento microbiano, como lo demuestra la generación de ROS inducida por la oxigenoterapia hiperbárica (OHB). Los efectos tóxicos de las ROS afectan directamente a componentes celulares como el ADN, las proteínas y los lípidos. Las altas concentraciones de especies reactivas de oxígeno pueden dañar directamente los lípidos, provocando su peroxidación. Este proceso compromete la integridad de las membranas celulares y, por consiguiente, la funcionalidad de los receptores y las proteínas asociadas a la membrana.
Además, las proteínas, que también son importantes dianas moleculares de las especies reactivas de oxígeno (ROS), sufren modificaciones oxidativas específicas en diversos residuos de aminoácidos como cisteína, metionina, tirosina, fenilalanina y triptófano. Por ejemplo, se ha demostrado que la oxigenoterapia hiperbárica (OHB) induce cambios oxidativos en varias proteínas de E. coli, incluyendo el factor de elongación G y DnaK, afectando así sus funciones celulares.
Mejora de la inmunidad mediante la oxigenoterapia hiperbárica
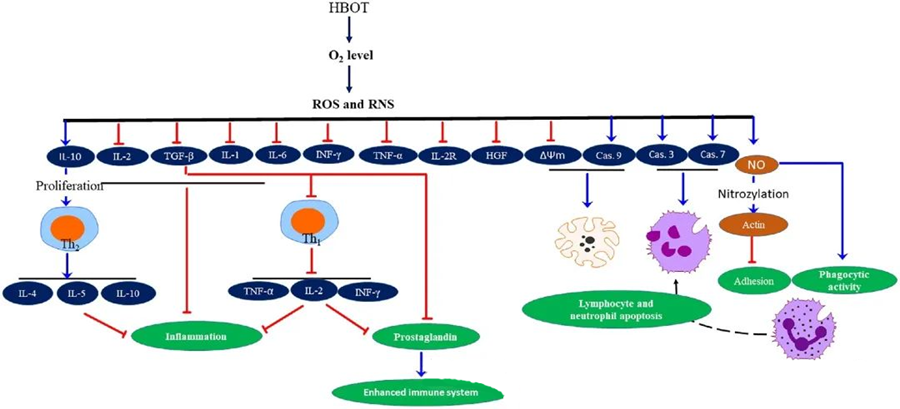
Propiedades antiinflamatorias de la oxigenoterapia hiperbáricaSe han documentado efectos cruciales para aliviar el daño tisular y suprimir la progresión de la infección. La oxigenoterapia hiperbárica (OHB) influye significativamente en la expresión de citocinas y otros reguladores inflamatorios, afectando la respuesta inmunitaria. Diversos sistemas experimentales han observado cambios diferenciales en la expresión génica y la generación de proteínas tras la OHB, que aumentan o disminuyen la expresión de factores de crecimiento y citocinas.
Durante el proceso de oxigenoterapia hiperbárica (OHB), el aumento de los niveles de O₂ desencadena diversas respuestas celulares, como la supresión de la liberación de mediadores proinflamatorios y la promoción de la apoptosis de linfocitos y neutrófilos. En conjunto, estas acciones potencian los mecanismos antimicrobianos del sistema inmunitario, facilitando así la curación de las infecciones.
Además, algunos estudios sugieren que el aumento de los niveles de O₂ durante la oxigenoterapia hiperbárica puede reducir la expresión de citocinas proinflamatorias, como el interferón gamma (IFN-γ), la interleucina-1 (IL-1) y la interleucina-6 (IL-6). Estos cambios también incluyen la disminución de la proporción de células T CD4:CD8 y la modulación de otros receptores solubles, lo que en última instancia eleva los niveles de interleucina-10 (IL-10), fundamental para contrarrestar la inflamación y favorecer la cicatrización.
Las actividades antimicrobianas de la HBOT están entrelazadas con complejos mecanismos biológicos. Se ha informado que tanto el superóxido como la presión elevada promueven de forma inconsistente la actividad antibacteriana inducida por la HBOT y la apoptosis de los neutrófilos. Tras la HBOT, un marcado aumento en los niveles de oxígeno potencia la capacidad bactericida de los neutrófilos, un componente esencial de la respuesta inmunitaria. Además, la HBOT suprime la adhesión de los neutrófilos, mediada por la interacción de las β-integrinas de los neutrófilos con las moléculas de adhesión intercelular (ICAM) de las células endoteliales. La HBOT inhibe la actividad de la β-2 integrina de los neutrófilos (Mac-1, CD11b/CD18) mediante un proceso mediado por óxido nítrico (NO), lo que contribuye a la migración de los neutrófilos al sitio de la infección.
La reorganización precisa del citoesqueleto es necesaria para que los neutrófilos fagociten patógenos de manera efectiva. Se ha demostrado que la S-nitrosilación de la actina estimula su polimerización, lo que podría facilitar la actividad fagocítica de los neutrófilos tras el pretratamiento con HBOT. Además, la HBOT promueve la apoptosis en líneas celulares de linfocitos T humanos a través de vías mitocondriales, y se ha observado una muerte celular linfocitaria acelerada tras la HBOT. El bloqueo de la caspasa-9, sin afectar a la caspasa-8, ha demostrado los efectos inmunomoduladores de la HBOT.
Efectos sinérgicos de la oxigenoterapia hiperbárica con agentes antimicrobianos
En la práctica clínica, la oxigenoterapia hiperbárica (OHB) se utiliza frecuentemente junto con antibióticos para combatir eficazmente las infecciones. El estado hiperóxico alcanzado durante la OHB puede influir en la eficacia de ciertos antibióticos. Las investigaciones sugieren que fármacos bactericidas específicos, como los betalactámicos, las fluoroquinolonas y los aminoglucósidos, no solo actúan mediante mecanismos intrínsecos, sino que también dependen parcialmente del metabolismo aeróbico de las bacterias. Por lo tanto, la presencia de oxígeno y las características metabólicas de los patógenos son cruciales al evaluar los efectos terapéuticos de los antibióticos.
Numerosas evidencias han demostrado que los bajos niveles de oxígeno pueden aumentar la resistencia de Pseudomonas aeruginosa a la piperacilina/tazobactam, y que un ambiente con bajo nivel de oxígeno también contribuye al aumento de la resistencia de Enterobacter cloacae a la azitromicina. Por el contrario, ciertas condiciones hipóxicas pueden aumentar la sensibilidad bacteriana a los antibióticos de tetraciclina. La oxigenoterapia hiperbárica (OHB) constituye un método terapéutico complementario viable al inducir el metabolismo aeróbico y reoxigenar los tejidos infectados hipóxicos, lo que incrementa la sensibilidad de los patógenos a los antibióticos.
En estudios preclínicos, la combinación de HBOT (administrada dos veces al día durante 8 horas a 280 kPa) junto con tobramicina (20 mg/kg/día) redujo significativamente la carga bacteriana en la endocarditis infecciosa por Staphylococcus aureus. Esto demuestra el potencial de la HBOT como tratamiento auxiliar. Investigaciones posteriores revelaron que, a 37 °C y 3 ATA de presión durante 5 horas, la HBOT potenció notablemente los efectos del imipenem contra Pseudomonas aeruginosa que infecta macrófagos. Además, se observó que la combinación de HBOT con cefazolina era más eficaz en el tratamiento de la osteomielitis por Staphylococcus aureus en modelos animales que la cefazolina sola.
La oxigenoterapia hiperbárica (OHB) también incrementa significativamente la acción bactericida de la ciprofloxacina contra los biofilms de Pseudomonas aeruginosa, especialmente tras 90 minutos de exposición. Este aumento se atribuye a la formación de especies reactivas de oxígeno (ERO) endógenas y muestra una mayor sensibilidad en mutantes con deficiencia de peroxidasa.
En modelos de pleuritis causada por Staphylococcus aureus resistente a la meticilina (SARM), el efecto sinérgico de vancomicina, teicoplanina y linezolid con oxigenoterapia hiperbárica (OHB) demostró una eficacia significativamente mayor contra el SARM. El metronidazol, un antibiótico ampliamente utilizado en el tratamiento de infecciones anaeróbicas y polimicrobianas graves, como las infecciones del pie diabético (IPD) y las infecciones del sitio quirúrgico (ISQ), ha mostrado una mayor eficacia antimicrobiana en condiciones anaeróbicas. Se justifican estudios futuros para explorar los efectos antibacterianos sinérgicos de la OHB combinada con metronidazol tanto in vivo como in vitro.
La eficacia antimicrobiana de la oxigenoterapia hiperbárica sobre bacterias resistentes.
Con la evolución y propagación de cepas resistentes, los antibióticos tradicionales suelen perder su potencia con el tiempo. Además, la oxigenoterapia hiperbárica (OHB) puede resultar esencial para tratar y prevenir infecciones causadas por patógenos multirresistentes, constituyendo una estrategia crucial cuando los tratamientos antibióticos fracasan. Numerosos estudios han demostrado los importantes efectos bactericidas de la OHB sobre bacterias resistentes de relevancia clínica. Por ejemplo, una sesión de OHB de 90 minutos a 2 ATM redujo sustancialmente el crecimiento de SARM. Asimismo, en modelos de proporciones, la OHB ha potenciado los efectos antibacterianos de diversos antibióticos contra infecciones por SARM. Se ha confirmado que la OHB es eficaz en el tratamiento de la osteomielitis causada por Klebsiella pneumoniae productora de OXA-48 sin necesidad de antibióticos coadyuvantes.
En resumen, la oxigenoterapia hiperbárica representa un enfoque multifacético para el control de infecciones, ya que potencia la respuesta inmunitaria y, al mismo tiempo, amplifica la eficacia de los agentes antimicrobianos existentes. Con una investigación y un desarrollo exhaustivos, tiene el potencial de mitigar los efectos de la resistencia a los antibióticos, ofreciendo esperanza en la lucha constante contra las infecciones bacterianas.
Fecha de publicación: 28 de febrero de 2025

